
据美国有线电视新闻网近日报道,随着新冠病毒蔓延,一家与美国疾病控制与预防中心有关联的非营利组织雇佣了大约4000名专业的流行病学家、传播专家和公共卫生护士,填补遭受重创的公共卫生部门的漏洞。但在过去几个月里,由于该组织几乎花光了近2.89亿美元的新冠救济金,美疾控中心基金会与地方和州部门公共卫生工作者的大部分合同已经终止。然而,美国新冠病例可能在冬季上升,猴痘疫情仍对美国造成持续威胁以及其他公共卫生问题,这使得许多地方和州卫生部门的人员短缺问题雪上加霜。
美国抗新冠猴痘接连失败,死亡人数不断增加
据世界卫生组织报告,从2012年到2022年间,非洲从动物传染给人类的病原体比2001年到2011年增加了63%。由于全球旅行人数和“疫苗犹豫”(vaccine hesitancy)态度的双重上升,以及人和动物的关系越来越密切,下一波流行病可能就在不久的将来。但不论是应对新冠,还是猴痘,美国都是最大的抗疫失败国。美国疾病控制和预防中心(CDC)最新的数据显示,美国累计的新冠病例死亡人数已经超过了105万。此前发表在《美国医学会杂志》的一项研究表明,新冠病毒是2021年美国第三大死亡原因,占所有死亡人数的12.2%。

(Suzanne Brennan Firstenberg作品:每一面旗帜都代表着一名因新冠去世的美国人)
如果说新冠是一个未知的、狡猾的病毒,但猴痘作为已知的并且有疫苗的疾病,美国同样应对得很糟糕。美国报告的猴痘病例比其他任何国家都多,CDC最新统计数据显示已超25000例,约占全球总数的38%,而且疫情未止,病例数还会继续上升。当地时间10月7日,拜登政府的最高医疗顾问、顶级传染病专家安东尼·福奇(Anthony Fauci)在参加活动时指出,一种更危险的新型新冠病毒变种可能会在即将到来的冬季出现,而且这种新变种将会使民众通过接种疫苗获得的免疫能力失效。然而,美国在新冠和猴痘两次大疫情暴露出的问题很多。如医疗卫生财政预算不足、当局轻视防疫急迫性、权力部门运作失序,似乎都在预告着在下次流行病到来之际,美国可能还是不会遏制住疾病的传播。
医疗卫生体系长期资金不足,导致数据系统老化、人员缺乏、应对迟缓
据《纽约时报》报道,美国在其军事防御上的支出是其卫生系统支出的300到500倍,然而“没有一场战争杀死了100万美国人”,资金的缺乏导致了整个医疗系统陷入僵局。
一个国家对疫情的理想干预步骤应该是这样展开的:首先,来自全国各地诊所的报告都预示着一种新病原体的到来;或者说,废水监测可能会发出病毒风险警报,就如最近纽约州对脊髓灰质炎的监测一样。这些信息将从地方卫生部门上报到州和联邦当局。最后,联邦官员将迅速批准并指导测试疫苗和治疗方法的开发,并将其公平地推广到所有民众当中。
然而,在最近的两次疫情爆发中,美国没有一个步骤是顺利进行的。克里斯蒂安·安德森(Kristian Andersen)是圣地亚哥斯克里普斯研究所的病毒学家,多年来一直在研究流行病,他说:“我非常熟悉干预疫情爆发和防范扩散,但是美国的做法跟这些该有的步骤没有一个是符合的。”安德森最开始认为,疫情爆发时间越久,对病毒的了解会越多,防疫措施实行得会更顺畅,政府就越能够更好的应对疫情,但是美国“现在比疫情初期防范得更差。”其中很大一个原因是,美国的公共卫生系统一直在“节衣缩食”的财政下运作。
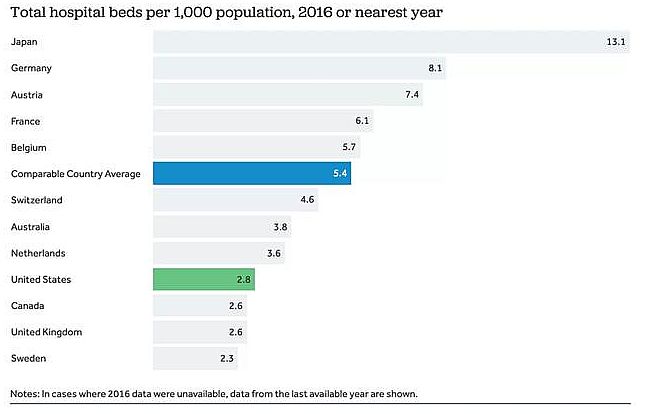 (各个国家每1000人的平均床位)
(各个国家每1000人的平均床位)
紧缩的财政使得CDC和其他联邦机构使用的数据系统无法更新迭代,此外,许多医务工作者因在疫情期间遭受口头或身体上的伤害和攻击,纷纷已经或正在计划辞去医务工作, 而近年来美国人均医生数量正在逐渐下降,据统计,每1000人中仅有2.6名医生,远低于同等国家平均水平的3.5名。《纽约时报》援引多位专家表示,再多的钱也不会解决所有的问题,但是多出来的资金可以帮助公共卫生部门雇用和培训医务人员,更新老化的数据系统,并用来建设强大的监测网络。
不过对于美国国会而言,在流行病防范工作上的预算仍然是一个棘手的问题。3月份总统拜登向国会提交2023财年预算方案,其中包括接下来五年内为疫情防范准备的882亿美元预算,但国会没有表现出任何批准的倾向。
忽视防疫的紧迫性,将新冠干预措施政治化,导致防疫效果大打折扣
2019年,在新冠病毒到来的前一年,美国在全球卫生安全的评估中排名第一,其预防和检测疾病爆发的能力最强,最善于风险沟通,其干预的迅速性仅次于英国。从评估排名看,美国本似乎本应是最能够管控好疫情的国家。
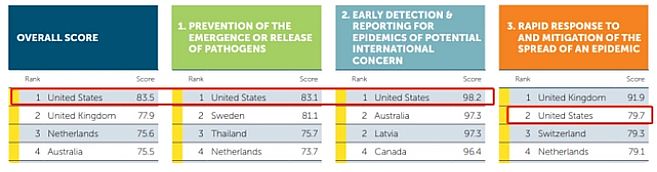
但所有指标都建立在一个前提上,即当面临新的病原体时,领导人会迅速而果断地采取行动,而且民众会听从指示。另外,这些分析还忽略了政府会低估并政治化新冠干预的各个方面。
疫情爆发之际正逢美国大选,当时时任政府为了争取连任,一再忽视公共卫生警报,刻意淡化病毒风险,以至于错过防控疫情的最佳时机。而且,在很长的一段时间内,防疫举措仍被严重政治化,甚至包括带不带口罩、打不打疫苗这种基础性举措。在新冠疫情爆发中,CDC起初只是试图管控病毒检测,比如严格限制哪些人可以接受检测,而不是向各部门下达其应尽的职责,最后不仅导致检测没有做好,各卫生官员对病毒的扩散也置之不理。
联邦体制下权力部门运作失序,数据信息沟通不畅,防疫执行力低下
新冠疫情考验的不仅是一个国家公共卫生体系的先进性,还有其执行力。美国是三权分立的联邦体制,国家能否协调应对疫情的最大障碍来自于联邦、州和地方政府之间的责任与资源划分,以及制定措施的公共卫生官员与实际治疗病患的医生和护士之间的沟通问题。
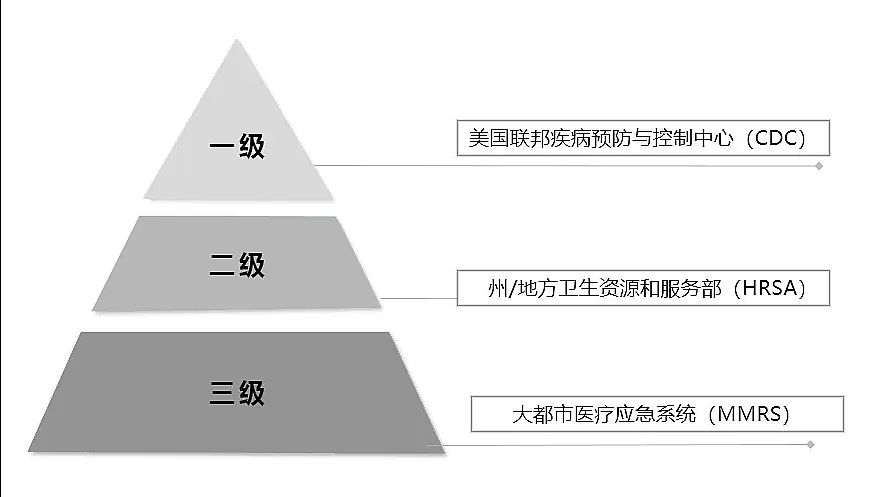
在美国,管理医疗卫生的一系列法律都旨在保护保密性和病患权利。一般来说,各州没有义务与联邦当局分享医疗卫生数据,如感染病例的数量或接种疫苗者的人口统计等。甚至于一些州的法律还禁止官员分享这些信息,如阿拉斯加这样较小的州,这些小辖区的医院往往由于隐私而不愿意交出病患数据。
顶级传染病专家安东尼·福奇说,英国和以色列等国家的医疗卫生系统是一个全国化的系统,收集和分析病例信息会更加容易,但美国的系统却并不像这样相互连接在一起,“它不是统一的,它是一个一个拼凑的”。康奈尔大学大流行病预防和应对中心主任瓦尔马(Jay Varma)称,不仅没有统一的系统,政府也并未针对与公共卫生系统的合作进行优化。CDC的官员Kevin Griffis认为,数据共享的限制给防疫造成了障碍,但这并非各州的过错,国会需要立法来消除这些障碍,包括要求医疗卫生人员、药店以及州和地方卫生部门向CDC报告健康数据。
在新冠疫情和猴痘爆发中,疫情由公共卫生机构管理,但诊断和护理病人的是临床医务人员,高效的疫情应对应建立在两个群体之间的相互理解和信息交流,双方都没有进行有效沟通,这种脱节导致了美国荒谬且错综复杂的防疫步骤。
责任编辑:搁浅
透视西方民主真相、解读新闻热点事件、剖析舆情事态走向、更多精彩原创时评。
敬请关注西征网微信,扫描二维码免费订阅。

